- 疾病名稱: 血栓性血小板低下紫斑症
-
英文名稱:Thrombotic Thrombocytopenic Purpura, TTP
血栓性血小板低下紫斑症是什麼?
血栓性血小板低下紫斑症是一種極少見的自體免疫血液疾病,不管在英國、美國(Oklahoma Registry or Harvard TMA Registry)、澳洲或是日本,發生率均是每百萬人中2-6例。以彰化基督教醫院2009-2019年期間的臨床數據經驗,十年臨床診斷加上實驗室診斷共27例TTP,發生率是一百萬人中有1.8例,推估,全台每年約新增40例TTP患者。
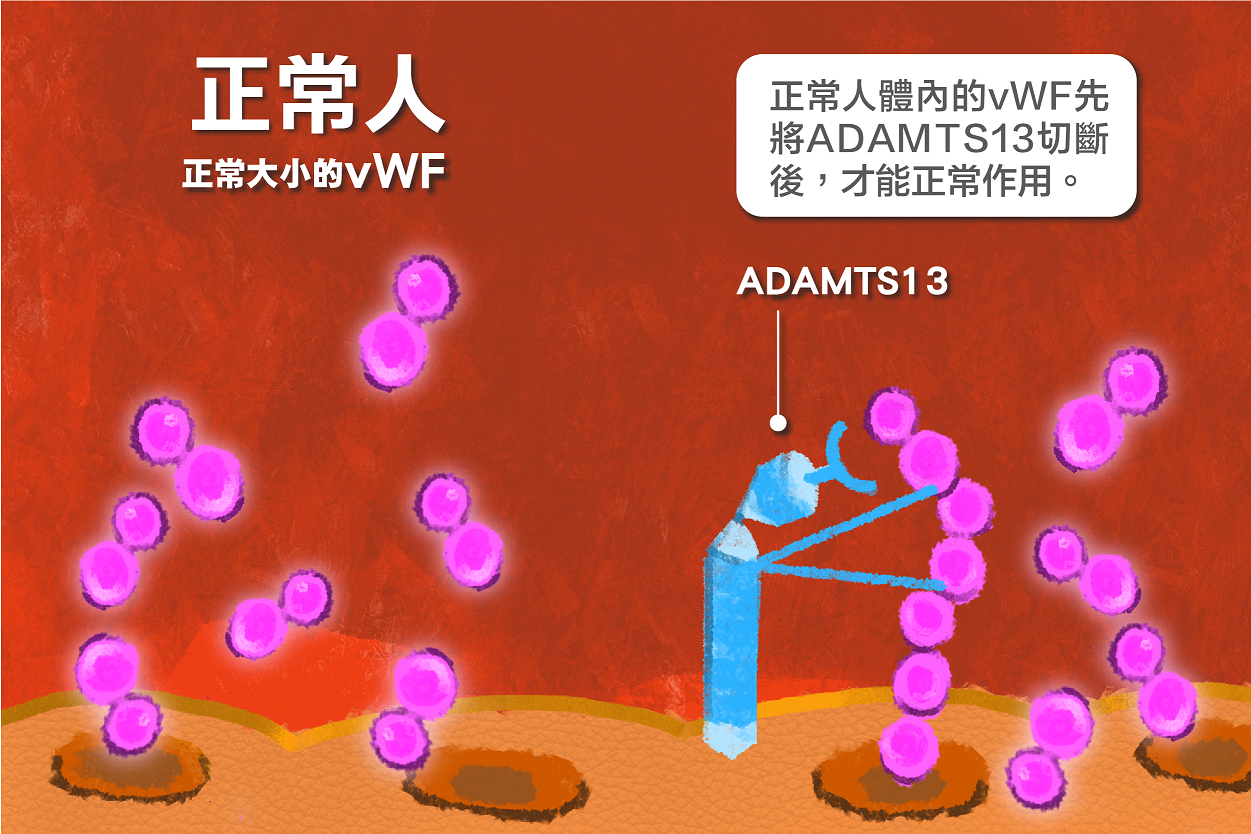
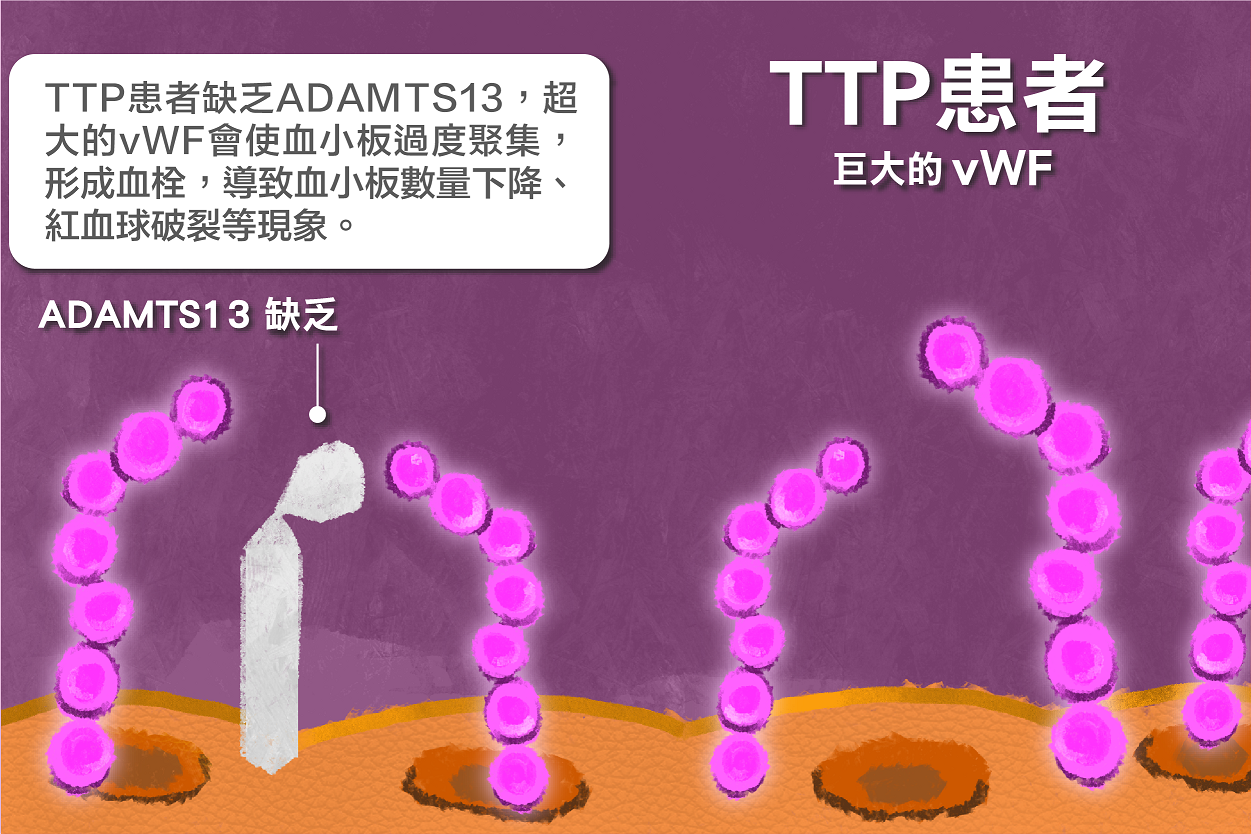
患者體內「ADAMTS13酶」活性低落,無法正常切斷凝血蛋白溫韋伯氏因子,就會導致全身血管中,出現多處血小板過度聚集造成的血栓,疾病來勢洶洶,需要緊急血漿置換救命。
血栓常發生在大腦、心臟及腎臟,導致器官受損,嚴重者甚至侵犯神經並造成患者意識模糊、昏迷、癲癇…等症狀。且患者全身各處皆出現血栓,分別聚集大量血小板,故患者血液循環中的血小板數量不足,使凝血功能異常,血管組織破裂、出血,皮膚出現紫斑。此外,血栓使血管狹窄,紅血球無法通過而破裂溶解,則會造成貧血症狀。 同時出現破裂狀紅血球。
【想看更多關於血栓性血小板低下紫斑症的治療困境,請點入TTP專題:https://bit.ly/3imKIV1】
血栓性血小板低下紫斑症該如何預防?
目前並無已知可有效預防血栓性血小板低下紫斑症的方式。
.台灣罕見血液病促進協會網站連結:
https://www.tarbd.com.tw/
.十三分之一罕見血液病友聯誼會:
https://www.facebook.com/OneThirteenthAlliance/
血栓性血小板低下紫斑症的成因是什麼?
血栓性血小板低下紫斑症的致病原因,可以分為遺傳性與免疫性,絕大多數患者罹患的是免疫性TTP。遺傳性血栓性血小板低下紫斑症屬於體隱性遺傳,基因變異處在ADAMTS13基因,此基因病變導致ADAMTS13酶合成異常,數量下降到小於正常人的10%,進而使患者發病。
免疫性TTP的致病原因,除了ADAMTS13酶活性小於10%,另外一個主要致病原因為體內產生ADAMTS13酶的抗體,影響ADAMTS13酶體內濃度及活性。因此,致病原因除了不明原因產生ADAMTS13抗體及ADAMTS13活性小於10%以下。
另外有一些病人臨床表徵類似原發性的免疫性TTP,但它們同時合併有一些引發的病症,例如散播性血管內凝血症(DIC)、癌症、骨髓移植、結締組織疾病、懷孕相關病症如:子癲症、HELLP、使用某一些藥物如Cyclosporine, quinine, mitomycin等。以上這些疾病合稱次發性TTP,平常ADAMTS活性大都在20%以上。另外都屬於原發性TMA (Thrombotic microangiopathy),如HUS或atypical HUS都需要排除。
血栓性血小板低下紫斑症的檢查方式有哪些?
此疾病臨床上十分少見,加上症狀特異性不高,症狀與許多疾病相仿,因此除了基本的臨床症狀檢測、病史詢問,醫師還需要透過一系列的實驗室檢測才能診斷血栓性血小板低下紫斑症,診斷標準包括:
一、血小板低下
二、溶血性貧血
1. 血色素低下
2. 間接性膽紅素增加
3. LDH 增加
三、破裂狀紅血球出現在末梢血液中
四、多種器官的傷害,尤其是腎功能異常
五、排除次發性TTP的可能性
六、檢測ADAMTS13活性<10%,同時有ADAMTS13的抗體
血栓性血小板低下紫斑症該如何治療?
血栓性血小板低下紫斑症的治療,可再細分為急症處置與後續監測治療兩個部分。針對急症的治療方式,以血漿置換術為主。其運作機制是將患者身體的血液抽出,將血漿與血球分離後,紅血球再輸回去,不足的血漿要用正常的血漿補充。如此一來,便可以移除患者血液中影響ADAMTS13酶活性的抗體,同時補充缺乏的ADAMTS13活性,達到治療目的,患者依照病況不同,日血漿置換1-2倍全身血漿量直到血小板兩次提升到15萬/ul以上;次發性TTP大都做血漿置換治療沒有效。 血漿置換處理病人的存活率可以從不到20%升到80%以上。
另一個治療選項是使用免疫抑制劑,此藥物會透過抑制免疫活性進而降低降低ADAMTS13酶活性的自體抗體的產生,使ADAMTS13酶回歸正常濃度及運作,阻止異常的血栓發生。此外,國外一種新型抗溫韋伯氏奈米抗體藥物,藉由阻斷溫韋伯氏因子與血小板的結合,可以達到避免異常血栓生成的目的,目前依照國際治療指引此藥物已經列入治療TTP標準治療藥物,然而此藥物尚未取得我國食藥署合法許可。

















