2020-04-29 癌症.飲食與癌症
搜尋
放療
共找到
245
筆 文章
-
![]()
-
![]()
2020-04-28 癌症.肺癌
肺癌死亡率下降 台癌拚2025存活率破五成
肺癌是國病之一,國健署統計,肺癌已連續10年高居台灣癌症死亡原因之首,每年有超過9000人死於肺癌。不過台灣癌症基金會發現,近五年內台灣肺癌死亡率有下降的趨勢,五年存活率也接近三成,從原先的10%成長至27%。台癌基金會執行長賴基銘表示,今年四月初,台灣獨步領先亞太區健保相關體系國家,有一晚期非小細胞肺癌用藥納入部分一線治療健保給付,讓台灣肺癌治療更精進,不僅幫助更多肺癌患者外、治療品質也提升。未來目標希望在2025年時,達到肺癌存活率倍增、突破五成,幫助更多肺癌患者。賴基銘表示,台灣自2011年起,肺癌男女性死亡率皆高居十大癌症第一,根據衛福部2018年最新統計,肺癌死亡率女性為每十萬人口29.3人、男性為50.5人 ;要讓肺癌死亡率下降有三關鍵:包含生活及飲食預防、定期篩檢早期診斷、加上最好最新的精準治療。他說,肺癌病患想要的是擁有好的治療,並提升存活率、改善生活品質。肺癌治療方式包括手術、化療、放療、標靶及免疫治療等,且依不同的分期與其治療上有差異;而四月一日起,台灣肺癌治療有新突破,健保署將第三代晚期肺癌用藥納入給付,不僅減輕患者的經濟負擔,醫師也有更多的治療利器來幫助肺癌病患。病友家屬蕭先生表示,妻子是晚期肺癌患者,於2018年底至2019年初檢查出肺癌,期間進行多次化療與臨床免疫治療,甚至做了切除手術。蕭先生說,因擔心無法負擔高昂的醫療費用,曾一度拒絕標靶治療,甚至改看中醫、吃中藥,導致腫瘤再度變大,直到確定上述新藥納入健保給付,生活才出現了一道曙光;「我們只是平凡家庭」,蕭先生說,現在妻子病情能維持穩定,他很感謝健保署的德政。台灣臨床腫瘤醫學會前理事長高尚志表示,由於肺癌患者發現時多為晚期,因此早期檢查很重要,除須留意家族史、廚師等高工作危險群,在早期檢查上,可透過低劑量電腦斷層等方式進行,可揪出早期肺癌患者;而晚期肺癌可透過基因篩檢找出突變點來決定治療方式,如搭配美國國家癌症指引,針對EGFR突變治療建議,對肺癌患者落實精準醫療。高尚志說,而上述晚期用藥納健保,讓台灣成為亞洲健保給付國家中,第一個通過晚期肺癌用藥部分一線健保給付的國家,跟上最新的國際肺癌治療趨勢、與世界接軌。
-
![]()
2020-04-28 癌症.肺癌
肺癌死亡率下降 台癌拚2025存活率破五成
肺癌是國病之一,國健署統計,肺癌已連續10年高居台灣癌症死亡原因之首,每年有超過9000人死於肺癌。不過台灣癌症基金會發現,近五年內台灣肺癌死亡率有下降的趨勢,五年存活率也接近三成,從原先的10%成長至27%。台癌基金會執行長賴基銘表示,今年四月初,台灣獨步領先亞太區健保相關體系國家,有一晚期非小細胞肺癌用藥納入部分一線治療健保給付,讓台灣肺癌治療更精進,不僅幫助更多肺癌患者外、治療品質也提升。未來目標希望在2025年時,達到肺癌存活率倍增、突破五成,幫助更多肺癌患者。賴基銘表示,台灣自2011年起,肺癌男女性死亡率皆高居十大癌症第一,根據衛福部2018年最新統計,肺癌死亡率女性為每十萬人口29.3人、男性為50.5人 ;要讓肺癌死亡率下降有三關鍵:包含生活及飲食預防、定期篩檢早期診斷、加上最好最新的精準治療。他說,肺癌病患想要的是擁有好的治療,並提升存活率、改善生活品質。肺癌治療方式日新月異,包括手術、化療、放療、標靶及免疫治療等,且依不同的分期與其治療上有差異;而四月一日起,台灣肺癌治療有新突破,健保署將第三代晚期肺癌用藥納入給付,不僅減輕患者的經濟負擔,醫師也有更多的治療利器來幫助肺癌病患。病友曾小姐今現身,其家屬蕭先生代表發聲,他說妻子為晚期肺癌患者,於2018年底至2019年初檢查出肺癌,期間進行多次化療與臨床免疫治療,甚至做了切除手術,一開始雖看似無病灶,但去年11月卻再度復發。蕭先生說,因擔心無法負擔高昂的醫療費用,曾一度拒絕標靶治療,甚至改看中醫、吃中藥,導致腫瘤再度變大,直到確定上述新藥納入健保給付,生活才出現了一道曙光;「我們只是平凡家庭」,蕭先生說,現在妻子病情能維持穩定,他很感謝健保署的德政。台灣臨床腫瘤醫學會前理事長高尚志表示,由於肺癌患者發現時多為晚期,因此早期檢查很重要,除須留意家族史、廚師等高工作危險群,在早期檢查上,可透過低劑量電腦斷層等方式進行,可揪出早期肺癌患者;而晚期肺癌可透過基因篩檢找出突變點來決定治療方式,如搭配美國國家癌症指引,針對EGFR突變治療建議,對肺癌患者落實精準醫療。高尚志說,而上述晚期用藥納健保,讓台灣成為亞洲健保給付國家中,第一個通過晚期肺癌用藥部分一線健保給付的國家,跟上最新的國際肺癌治療趨勢、與世界接軌。
-
![]()
2020-04-25 癌症.飲食與癌症
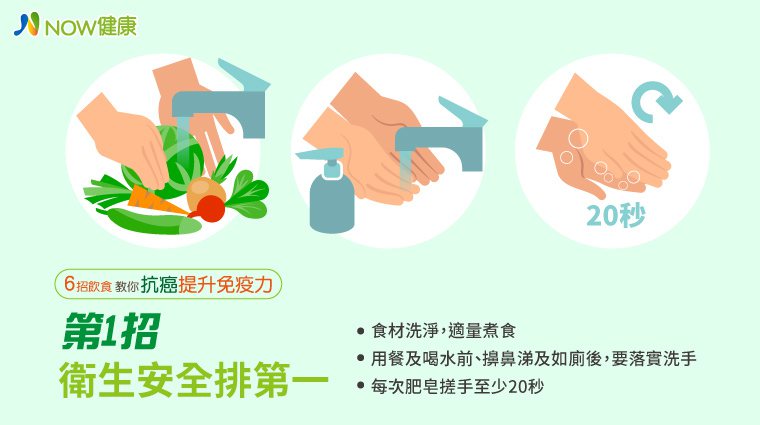
癌友新冠肺炎期間 6招飲食提升保護力增加存活率
因新冠肺炎疫情影響,部分癌友及家屬(照顧者)因擔心疫情而減少出門採買,或選擇可長期存放的加工食品,可能導致飲食不均衡的問題。為此,國民健康署王英偉署長提供癌友飲食保健6招「衛生安全排第一、新鮮天然ㄟ尚好、維持體重不下降、吃得夠且均衡多樣化、多吃優質蛋白質、適當補充營養素」,呼籲癌友及家屬(照顧者)應挑選優質的食材,正確的烹調,維持良好的營養狀況,有助於癌友降低治療的副作用,提升免疫力、改善生活品質,才能增加治療效果與存活率。第1招:衛生安全排第一烹煮食材前應清洗乾淨,並採公筷母匙。用餐及喝水前、擤鼻涕及如廁後,落實正確洗手,用乾淨流動的水且使用肥皂,每次至少20秒,病毒才能真正被「洗掉」。如果一時不方便用清水洗手,可先用含酒精的乾洗手液替代,有機會就趕快以肥皂徹底洗手,才能有效防疫。第2招:新鮮天然ㄟ尚好 上網買也很方便癌症治療期間(如手術、化療、放療)及治療後病人可能會噁心嘔吐、暈眩昏睡、味覺改變等,需攝取足夠且均衡的營養,建議用當季、新鮮現做的食材最優,以符合自己口味的方式烹調,適量煮食以當餐吃完最好,吃出食物的營養與美味。建議癌友可透過農委會「無毒農平台」網路,購買最優質新鮮的國產農產品,有超過6000項具有溯源、產銷履歷、有機或CAS認證的國產優質農產品可供癌友選購。第3招:維持體重不下降治療期間的癌友,要注意維持體重不下降,若能維持BMI在18.5至24.0之間(編按:BMI=體重公斤/身高(公尺)平方)就更好了。建議每天固定時間量體重,注意體重變化,若有下降趨勢,尤其1周內下降了2%或1個月內下降5%,請必須儘速聯絡醫院的個管師或營養師,安排回診就醫。第4招:吃得夠且均衡多樣化每天應攝取6大類食物:全榖雜糧、豆魚蛋肉、蔬菜、水果、乳品及堅果種子等,國民健康署提供「我的餐盤」圖像,依各類別之比例,均衡多樣化攝取食物,讓癌友容易落實每餐吃得夠,營養跟著來。若1餐吃不了那麼多,也可以少量多餐,正餐中間增加1餐點心,達到1天的總攝取量為原則。如果因治療的副作用導致進食量過少,建議可詢問醫師或營養師,提供藥物或營養諮詢,幫助維持足量的攝取。第5招:多吃優質蛋白質癌症治療期間(如手術、化療、放療)及剛治療後的病人,建議可適度增加蛋白質攝取,如黃豆、毛豆及其製品、魚及海鮮類、各式蛋及肉類、乳品類及堅果類等都提供了豐富蛋白質及許多維生素、礦物質,幫助身體組織修護,提升免疫力。但要注意盡量避免加工類食物,且肉類多選用家禽及瘦肉,減少飲食中飽和脂肪的攝取量。第6招:適當補充營養素癌症治療期間可考慮適當補充維生素C、益生菌、左旋麩醯胺酸(L-glutamine)等營養補充品。維生素C有助於抵抗感染、傷口癒合;益生菌有助於促進消化和保持胃腸道健康,亦可預防因放射治療和化學治療所引起的腹瀉;頭頸癌等癌友若因放療或化放療引起嚴重的口腔黏膜炎,疼痛難耐致無法進食,則可在與醫師或營養師討論後補充左旋麩醯胺酸,需注意的是,一旦症狀改善即應停止服用。上述及各類健康食品的使用均應與臨床專科醫師及營養師討論後,有確實的科學證據才補充,否則影響健康又傷財,得不償失。王英偉署長提醒,疫情期間,癌友毋須恐慌,維持冷靜安穩的情緒,遵循6招癌友飲食保健,就能成功打造自我營養力對抗病魔。★本文經《NOW健康》授權刊登,原文刊載於此★關心健康生活大小事,點此進入【NOW健康】
-
![]()
2020-04-19 癌症.卵巢.子宮
卵巢腫瘤組織易破 開腹手術為主流、微創僅少數適用
微創手術廣泛運用於婦科疾病當中,唯獨對卵巢癌的適用性較具爭議。婦產科醫師表示,卵巢癌手術能否將惡性腫瘤摘取乾淨,攸關預後,一個不小心將腫瘤弄破就可能使癌細胞四散。因此,目前手術治療以傳統開腹手術為主流,大範圍視野有利醫師掌握手術情形,僅IA期(第一期A)與IB(第一期B)且分化良好的腫瘤,才建議讓有經驗的醫師以微創手術處理。淋巴結拿不拿 視尺寸而定中華民國婦癌醫學會理事長、衛福部立雙和醫院副院長賴鴻政說,卵巢惡性腫瘤第一期到第四期均要透過手術切除,醫師眼睛所見的病灶統統都要切除,切得越乾淨,預後越佳。不過,近年對於淋巴結切除的觀念轉變,有臨床研究顯示,如果患者術前影像檢查顯示淋巴結不大、醫師開刀時也確認淋巴結不大,手術過程是否拿掉淋巴結,預後都差不多。為減少拿光淋巴結造成日後下肢水腫不適,同時為避免患者有朝一日需要免疫治療,拿光淋巴結後的治療效果可能不佳,因此倘若淋巴結尺寸小,目前標準治療建議不必切除。務求切乾淨 多使用開腹手術健保署統計資料顯示,卵巢癌手術以傳統開腹手術為主流,以108年數據為例,執行卵巢癌相關手術的人數共計1659人,其中1507人接受傳統手術,201人接受腹腔鏡手術。三軍總醫院婦癌科主任王毓淇說,傳統手術需用刀劃開肚皮15至20公分,傷口大且容易出血、沾黏、疼痛,而微創手術則是在腹部打四個小洞,醫師將器械深入患者體內,再眼觀電腦螢幕進行手術,患者不易疼痛且傷口美觀。腹腔鏡有爭議 僅建議IA與IB期不過,微創手術雖廣泛運用於婦科疾病當中,唯獨對卵巢癌上的適用較具爭議。因為卵巢惡性腫瘤組織易破,微創手術視野狹窄、弄破造成四濺的機率更高,因此一般僅建議IA期與IB期且分化良好的腫瘤,可讓有經驗的醫師以微創手術處理。賴鴻政形容,卵巢癌微創手術使用原則是「要嘛不出手,要嘛一定要拿乾淨」。臨床上會慎選腫瘤較小的患者,依據腫瘤尺寸,可經由手術器械攜帶適當大小的塑膠「標本袋」,進到患者體腔內,將腫瘤裝起來再處理,避免腫瘤組織破裂四濺。是否保留生育 依個人病況決定部分年輕患者想保留生育,不過這得視個人罹病情形而定。賴鴻政說,只有第IA期、惡性腫瘤只長在單側卵巢的患者有機會作保留生育的手術。手術過程會將單側卵巢切除、保留另側卵巢,同時於肚內腹膜採樣、確認腹腔內其他地方沒有癌細胞後,有時建議加作幾次化療,再請患者盡快懷孕。手術之後IC期以上建議化療 接受放療者不多一般來說,第IC期以上的患者術後均建議進行化學藥物治療。如果復發病灶只有一顆,且病灶位置並不在重要器官旁,才會建議搭配放射線治療,否則放射線恐怕未能精準消滅病灶,就先損傷其他重要器官,副作用更甚。因此接受放療的患者並不多,以108年健保數據為例,以卵巢癌為主診斷的患者當中,僅266人接受放療。癌症治療方式推陳出新,近來有種新興療法是將放療與免疫治療作搭配。賴鴻政說,如果患者體內腫瘤多處轉移且化療失去作用,此時可嘗試藉由放療集中火力攻擊單顆癌細胞,讓癌細胞碎片四散、釋放抗原。免疫細胞吃下癌細胞碎片、學會認識癌細胞碎片,這時就有能力辨識與攻擊其他顆癌症腫瘤,目前臨床上已有一名患者試驗療效佳。
共
9
頁