
今健康
內容提供合作、相關採訪活動,或是投稿邀約,歡迎來信:

今健康

腹痛、腹瀉是相當常見的症狀,但如果經常出現這種情況,甚至是合併其他症狀,要特別小心,可別以為只是一時緊張或吃壞肚子,因為這很有可能是克隆氏症。
腹痛、腹瀉合併3症狀 當心可能為克隆氏症
長庚紀念醫院腸胃肝膽科系李柏賢醫師表示,腹痛、腹瀉一般而言最常直接聯想到的就是腸胃炎,時間較為長期的也會想到腸躁症,但若合併出現了血便、貧血、體重減輕3大症狀,並且持續了3個月時,就應特別留意可能是自體免疫失常造成發炎的發炎性腸道疾病。
發炎性腸道疾病可分為潰瘍性結腸炎及克隆氏症兩種,兩者侵犯的範圍不同,前者只侵犯大腸;後者是從嘴巴到肛門都有可能侵犯,臨床控制、治療都會相較困難些。兩者原因目前還有待研究,根據目前的研究推測可能跟基因、飲食、食品添加劑有關。這些因素可能造成腸道長期反覆性發炎,造成廔管、穿孔等情況,也因此患者常見需要反覆接受治療的情況。
李柏賢醫師分享,日前就有一名38歲男性的克隆氏症案例,起初被認為是盲腸炎開刀治療,但後來又出現了腸子通到皮膚的廔管及肛門附近的廔管,前前後後開了七次刀,最後甚至小腸破洞,身心俱疲,一度放棄治療。好在後續嘗試了生物製劑進行治療,把疾病控制了下來。

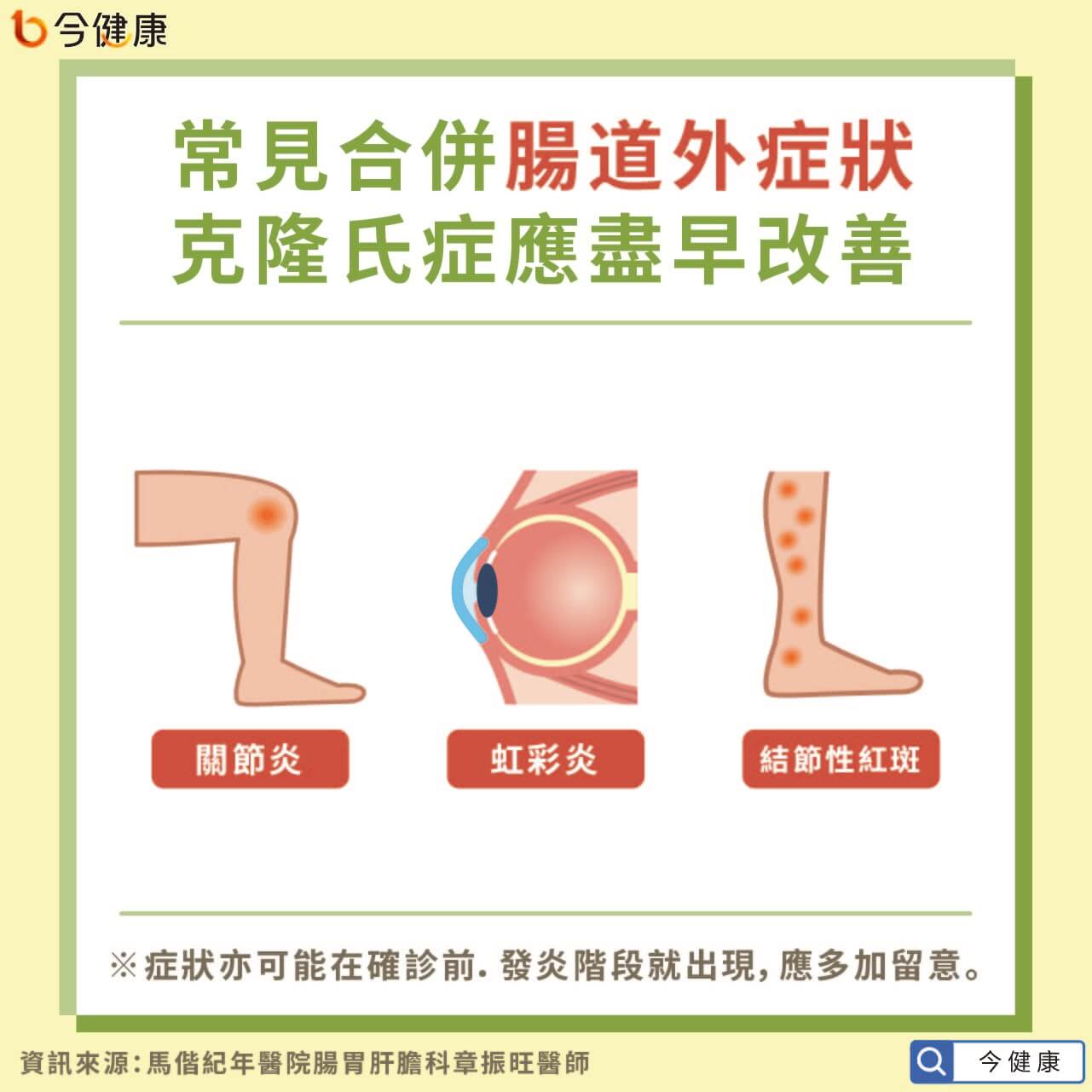
常見合併腸道外症狀 克隆氏症應盡早改善
馬偕紀年醫院腸胃肝膽科章振旺醫師指出,克隆氏症是一種免疫性的疾病,症狀不僅出現於腸道引起相關不適,腸道外也常見合併出現關節炎、虹彩炎、結節性紅斑等症狀。且值得注意的是,克隆氏症的症狀和嚴重程度未必成正相關,並非情況較嚴重時才可能出現腸道外症狀。章振旺醫師就表示,臨床上有3/4的案例是在確診克隆氏症後,陸續開始有相關的腸道症狀出現,但有1/4的案例卻是在診斷之前就有,民眾不可大意。
許多患者會因為自己有相關不適症狀進行大腸鏡檢查,但卻也在沒有發現異狀後輕忽。李柏賢醫師指出,克隆氏症最常出現的部位是在大腸銜接小腸的末端迴腸,大腸鏡需進入到此部位才檢查得到;另一方面,克隆氏症從口到肛門都可能侵犯,因此胃鏡檢查也是必要的。其他視情況也可能需要進行電腦斷層或核磁共振重組的腸道攝影,以利清楚觀測小腸是否有發炎的情況,並以膠囊內視鏡、氣囊輔助式小腸鏡確認小腸發炎的情況。
如何治療急性克隆氏症?確實確認黏膜癒合是重點
章振旺醫師表示,克隆氏症急性期的治療重點會先放在緩解患者的症狀,此階段可能就會以類固醇藥物進行治療。在患者得到緩解後,腸道黏膜癒合則是治療目標,疾病控制得宜的情況下,將來便有利改變病程,甚至可以減免產生廔管、腸道切除後產生副作用的可能。
在患者症狀緩解後,接下來常見則會運用到免疫製劑,以此延長治療效果。而當疾病出現惡化的情況時,治療的方式也會有所提升,就有可能使用到生物製劑。章振旺醫師表示,每種生物製劑都會有不同的優缺點,在進行治療之前醫師會詳細跟患者多做討論,患者可以放心治療。
黏膜癒合是克隆氏症的治療目標,但值得注意的是,沒有症狀並不代表目標達成。李柏賢醫師指出,克隆氏症的臨床症狀和黏膜癒合並非正相關,臨床上許多病人已經沒有出現任何症狀,但經檢查還是發現潰瘍,此情況後續復發甚至需要接受手術的比例高。醫師表示,唯有治療到內視鏡檢查沒有發炎及潰瘍等情況,才能助改變患者的預後,後續也才不用進入到需要切腸的地步。呼籲患者應定做內視鏡追蹤檢查,確實確認是否達到黏膜癒合的目標。

避免克隆氏症及復發 留意3大誘發因子
李柏賢醫師表示,壓力、感染、飲食是發炎性腸道疾病最常見的誘發因子,因此若要避免克隆氏症及復發,應盡可能保持生活作息正常,多運動、早睡早起、適當紓壓、避免不潔的飲食等。
除了良好的生活作息外,正如前述所提到,克隆氏症雖然目前確切還有待研究,但目前推估可能和飲食及食品添加物有關,因此醫師也建議飲食方面應盡量避免食品添加物,並也避免高油、高糖的飲食習慣,以及不必要的保健食品。
克隆氏症在妥善的治療下,患者是可以回歸正常生活的,因此章振旺醫師也呼籲,除了注意3大誘發因子外,民眾若持續腹痛、腹瀉一段時間,並且合併前述相關症狀時一定要盡早前往檢查,以利及早治療。
《延伸閱讀》
以上新聞文字、照片皆屬《今健康》版權所有,非授權合作媒體,禁止任何網站、媒體、論壇引用及改寫。
‧71歲婦受女兒之託帶孫去迪士尼「連門票都不出」她對親情心寒至極
‧冬天室內曬衣難乾又有霉味?她用一物輔助「氣味超棒」:不用2小時
‧沒喝咖啡大腦就開不了機無法做事?醫警告「身體已發出SOS訊號」
這篇文章對你有幫助嗎?

